Choroby układu moczowego: objawy, diagnostyka i leczenie
- By : Hipermed.pl
- Category : Zdrowie
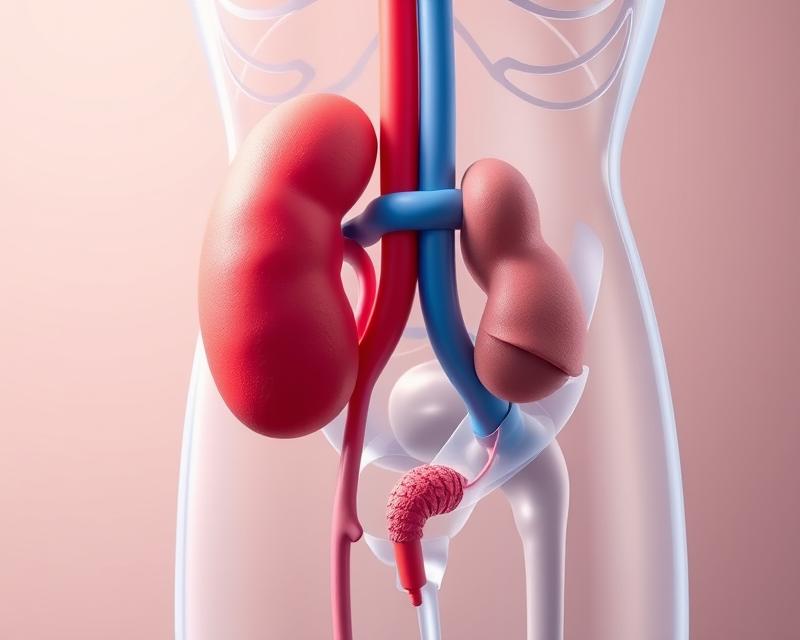
Choroby układu moczowego to powszechny problem zdrowotny, który dotyka ludzi w każdym wieku, a ich konsekwencje mogą być poważne. W obrębie tego układu znajdują się kluczowe narządy, takie jak nerki, pęcherz moczowy i moczowody, które odgrywają istotną rolę w utrzymaniu równowagi organizmu. Wczesne rozpoznanie i odpowiednie leczenie schorzeń układu moczowego są kluczowe, aby uniknąć poważnych powikłań. Warto zrozumieć, jakie są najczęściej występujące choroby, ich objawy oraz czynniki ryzyka, aby skutecznie dbać o zdrowie w tej ważnej sferze.
Choroby układu moczowego – czym są?
Choroby układu moczowego to zróżnicowana grupa schorzeń, które mogą dotyczyć nerek, pęcherza moczowego oraz moczowodów. Ich przyczyny są różne i obejmują zarówno czynniki genetyczne, jak i stany zapalne, infekcje oraz nowotwory. Problemy te mogą występować u ludzi w każdym wieku i dotyczą zarówno mężczyzn, jak i kobiet.
Symptomy chorób układu moczowego są wielorakie. Można do nich zaliczyć:
- ból w dolnej części pleców,
- częste parcie na mocz,
- obecność krwi w moczu,
- trudności w oddawaniu moczu.
Wczesne wykrycie tych dolegliwości jest niezwykle istotne dla skutecznego leczenia oraz zapobiegania poważnym konsekwencjom zdrowotnym.
W procesie diagnostyki chorób układu moczowego stosuje się wiele metod. Najczęściej wykorzystuje się:
- badania laboratoryjne takie jak analiza moczu,
- ultrasonografia nerek,
- cystoskopia.
Zrozumienie przyczyn problemów może pomóc lekarzom w podjęciu odpowiednich działań terapeutycznych.
Nie można także zapominać o ryzykach związanych z tymi schorzeniami. Zakażenia bakteryjne czy wady rozwojowe mogą znacząco wpłynąć na stan zdrowia układu moczowego. Dlatego tak ważna jest profilaktyka – regularna dbałość o higienę intymną oraz zdrowa dieta mają kluczowy wpływ na utrzymanie prawidłowej funkcji tego układu.
Jakie są najczęściej występujące choroby układu moczowego?
Najczęściej występujące schorzenia układu moczowego obejmują kilka istotnych dolegliwości, które mogą dotknąć ludzi w różnorodnym wieku. Wśród nich wyróżniają się:
- kamica nerkowa, popularnie nazywana kamieniami nerkowymi, to problem polegający na formowaniu się złogów mineralnych w nerkach, co może powodować silny ból oraz trudności w oddawaniu moczu,
- zapalenie pęcherza moczowego to infekcja bakteryjna, która najczęściej dotyka kobiety, objawiająca się częstym parciem na mocz oraz uczuciem pieczenia podczas jego oddawania,
- nietrzymanie moczu jest kolejnym powszechnym problemem zdrowotnym, który może dosięgnąć nawet jednej na pięć kobiet, charakteryzującym się niekontrolowanym wyciekiem moczu,
- nowotwory układu moczowego, takie jak rak pęcherza moczowego, są poważnym zagrożeniem dla zdrowia, wymagającym szczególnej uwagi ze względu na ich potencjalnie złośliwy charakter oraz konieczność podjęcia odpowiednich działań terapeutycznych.
Wszystkie te stany chorobowe zasługują na poważne traktowanie – zawsze warto skonsultować się z lekarzem w celu uzyskania właściwej diagnozy i leczenia.
Kamica nerkowa
Kamica nerkowa, znana potocznie jako kamienie nerkowe, to schorzenie, które powstaje w wyniku wytrącania się substancji chemicznych z moczu, co prowadzi do tworzenia złogów w układzie moczowym. Najczęściej dotyka mężczyzn w wieku od 40 do 50 lat oraz kobiet pomiędzy 50. a 70. rokiem życia.
Objawy kamicy nerkowej są bardzo wyraźne i mogą obejmować:
- intensywny ból w dolnej części pleców, znany jako kolka nerkowa,
- promieniujący dyskomfort do pęcherza oraz uda,
- nudności,
- wymioty,
- krwiomocz.
Warto zaznaczyć, że po pierwszym epizodzie kolki nerkowej około połowy osób zmaga się z kolejnymi atakami w ciągu następnych pięciu do dziesięciu lat. Mniejsze kamienie mają tendencję do wydalania się podczas oddawania moczu, ale większe zwykle wymagają interwencji medycznej lub chirurgicznego usunięcia ze względu na ryzyko uszkodzenia nerki oraz ewentualnych infekcji.
Aby skutecznie zapobiegać kamicy nerkowej, należy dbać o:
- odpowiednie nawodnienie organizmu,
- zdrową dietę bogatą w błonnik,
- ubogą w sól i białko zwierzęce,
- regularną aktywność fizyczną.
Zapalenie pęcherza moczowego
Zapalenie pęcherza moczowego to dość powszechna choroba układu moczowego, najczęściej spowodowana przez bakterie, w szczególności Escherichia coli. Zauważalnie bardziej narażone na tę dolegliwość są kobiety. Dlaczego tak się dzieje? Wynika to z krótszej cewki moczowej oraz specyficznego ułożenia anatomicznego, które ułatwia bakteriom dotarcie do pęcherza.
Do objawów zapalenia pęcherza należy:
- ból i pieczenie podczas oddawania moczu,
- częste parcie na wizytę w toalecie,
- wydalanie niewielkich ilości uryny,
- ogólne symptomy, takie jak gorączka.
Warto wiedzieć, że około 20% kobiet w ciągu swojego życia doświadcza przynajmniej jednego epizodu zakażenia układu moczowego.
Leczenie tego typu infekcji często opiera się na stosowaniu antybiotyków, takich jak furazydyna czy trimetoprim. Ważne jest jednak nie tylko leczenie farmakologiczne; przestrzeganie zasad higieny intymnej oraz odpowiednie nawodnienie organizmu również odgrywają kluczową rolę w prewencji. Dbanie o te aspekty może znacząco ograniczyć ryzyko wystąpienia zapalenia pęcherza moczowego.
Nietrzymanie moczu
Nietrzymanie moczu, powszechnie nazywane inkontynencją, jest problemem zdrowotnym, który może dotknąć zarówno kobiety, jak i mężczyzn. Zaskakujące dane wskazują, że jedna na pięć kobiet doświadcza tej dolegliwości. Po osiągnięciu 80. roku życia odsetek ten wzrasta do około 50% w przypadku kobiet oraz jednej trzeciej mężczyzn. Wraz z wiekiem ryzyko wystąpienia nietrzymania moczu znacząco rośnie.
Objawy mogą przybierać różne formy – od nagłej potrzeby skorzystania z toalety, przez niekontrolowane wycieki podczas kaszlu czy śmiechu, aż po uczucie niedostatecznego opróżnienia pęcherza. Rozróżniamy kilka typów tego schorzenia:
- wysiłkowe (spowodowane osłabieniem mięśni dna miednicy),
- naglące (gdzie dominuje silna potrzeba oddania moczu),
- przepełnienia (gdy pęcherz jest nadmiernie napełniony).
Leczenie nietrzymania moczu może obejmować różnorodne podejścia, takie jak:
- terapie behawioralne,
- leki farmakologiczne,
- interwencje chirurgiczne.
Wybór odpowiedniej metody zależy od rodzaju objawów oraz ich nasilenia. Kluczowe jest postawienie właściwej diagnozy oraz wdrożenie skutecznego leczenia, co może znacząco poprawić jakość życia osób borykających się z tym problemem.
Nowotwory układu moczowego
Nowotwory układu moczowego, w tym rak pęcherza moczowego oraz rak nerki, stanowią istotne zagrożenie dla zdrowia. Rak pęcherza zajmuje drugie miejsce pod względem częstości występowania w tej grupie nowotworowej, natomiast rak nerki odpowiada za około 3% wszystkich przypadków złośliwych nowotworów.
Objawy związane z nowotworami układu moczowego mogą przyjmować różnorodne formy, takie jak:
- obecność krwi w moczu,
- ból w rejonie nerek,
- trudności w oddawaniu moczu.
W przypadku zauważenia tych niepokojących symptomów warto jak najszybciej zgłosić się do specjalisty. Proces diagnostyczny zazwyczaj obejmuje szereg badań obrazowych, takich jak ultrasonografia czy tomografia komputerowa, a także cystoskopię.
Wczesne rozpoznanie choroby jest niezwykle istotne dla skutecznego leczenia i poprawy rokowania pacjentów. Terapie stosowane w walce z tymi nowotworami mogą obejmować:
- operacje chirurgiczne,
- chemioterapię,
- immunoterapię.
Dodatkowo profilaktyka polega na dbaniu o zdrowie układu moczowego poprzez odpowiednią dietę i regularne nawadnianie organizmu.
Jak objawiają się choroby układu moczowego?
Objawy chorób układu moczowego są bardzo zróżnicowane i często mogą wskazywać na poważne problemy zdrowotne. Wśród najczęstszych symptomów znajdują się:
- nagłe parcie na mocz,
- częstomocz,
- ból lub pieczenie podczas oddawania moczu,
- dolegliwości bólowe w obrębie pęcherza oraz podbrzusza,
- krwinkomocz,
- białkomocz.
Osoby cierpiące na zapalenie pęcherza moczowego zazwyczaj doświadczają bólu lub pieczenia podczas oddawania moczu. Takie objawy mogą występować w przypadku różnych schorzeń, takich jak infekcje dróg moczowych czy kamica nerkowa. Warto również zwrócić uwagę na krwinkomocz, czyli obecność krwi w moczu, a także białkomocz, który wskazuje na zwiększoną ilość białka w wydalanym płynie. Oba te symptomy powinny budzić niepokój i wymagać szybkiej diagnostyki.
Wszystkie opisane objawy powinny skłonić do wizyty u lekarza. Tylko specjalista jest w stanie ustalić przyczyny tych dolegliwości oraz wdrożyć odpowiednie leczenie. Ignorowanie takich sygnałów może prowadzić do poważniejszych problemów zdrowotnych.
Parcie na mocz i częstomocz
Parcie na mocz oraz częstomocz to symptomy, które mogą wskazywać na różne problemy związane z układem moczowym. Częstomocz charakteryzuje się oddawaniem moczu osiem lub więcej razy w ciągu dnia, co często wynika z zakażenia układu moczowego, które jest szczególnie powszechne wśród kobiet i zazwyczaj prowadzi do nagłego parcia na mocz.
Innym czynnikiem powodującym częstomocz jest pęcherz nadreaktywny. To schorzenie wywołuje niekontrolowane skurcze pęcherza, co prowadzi do odczuwania nagłego parcia nawet przy niewielkiej ilości płynów wypełniających ten organ. Poza tym, zmiany hormonalne, urazy neurologiczne oraz niektóre leki również mogą zwiększać ryzyko wystąpienia tych objawów.
W przypadku zauważenia takich symptomów warto udać się do lekarza. Specjalista pomoże zdiagnozować problem i zaproponuje odpowiednie badania oraz leczenie.
Ból pęcherza moczowego i ból podbrzusza
Ból pęcherza moczowego oraz dolegliwości w dolnej części brzucha często występują razem i mogą być oznaką zapalenia dróg moczowych. Zazwyczaj objawia się to pieczeniem lub dyskomfortem podczas oddawania moczu. Osoby z tym schorzeniem nie tylko odczuwają ból, ale także mają nagłą i częstą potrzebę wizyt w toalecie, co jest typowe dla zapalenia pęcherza.
Dolegliwości w podbrzuszu mogą być również wynikiem stanów zapalnych w układzie moczowym. W przypadku ostrego zapalenia pacjenci często odczuwają intensywny ból, który może uniemożliwiać normalne funkcjonowanie na co dzień. Dodatkowo, mogą występować zmiany w kolorze moczu – staje się on czerwony lub ciemnobrunatny z powodu obecności krwi.
Warto jednak pamiętać, że bóle te mogą wskazywać także na inne problemy zdrowotne, takie jak:
- kamica nerkowa,
- infekcje nerek.
Dlatego tak istotne jest, by nie bagatelizować tych objawów. Konsultacja z lekarzem pomoże ustalić właściwą diagnozę oraz wdrożyć odpowiednie leczenie. Szybka reakcja może znacząco poprawić komfort życia i pomóc uniknąć poważniejszych komplikacji związanych z chorobami układu moczowego.
Krwinkomocz i białkomocz
Krwinkomocz i białkomocz to dwa istotne objawy, które mogą wskazywać na poważne problemy zdrowotne związane z układem moczowym.
Krwinkomocz to stan, w którym w moczu obecna jest krew. Przyczyny tego zjawiska są różnorodne, w tym:
- kamica nerkowa, która prowadzi do uszkodzenia błony śluzowej dróg moczowych,
- nowotwory układu moczowego,
- urazy lub infekcje.
Białkomocz charakteryzuje się nadmierną ilością białka w moczu. Taki objaw często sugeruje uszkodzenie nerek lub inne poważne schorzenia, takie jak:
- cukrzyca,
- nadciśnienie tętnicze.
Oba te symptomy zazwyczaj wykrywane są podczas badań laboratoryjnych i wymagają dalszej diagnostyki w celu ustalenia ich źródła.
W przypadku zauważenia krwinkomoczu lub białkomoczu warto przeprowadzić szczegółowe badania diagnostyczne, w tym:
- analiza moczu,
- różnego rodzaju badania obrazowe nerek.
Wczesna diagnoza ma kluczowe znaczenie dla skutecznego leczenia i zapobiegania ewentualnym komplikacjom związanym z chorobami układu moczowego.
Jakie są przyczyny i czynniki ryzyka chorób układu moczowego?
Choroby układu moczowego mogą być wywoływane przez wiele różnych czynników, które wpływają na ich rozwój. Najczęściej są to zakażenia bakteryjne, szczególnie te spowodowane przez Escherichia coli, które odpowiadają za 80-90% przypadków infekcji w tym obszarze. Takie infekcje mogą prowadzić do poważnych problemów zdrowotnych, takich jak zapalenie pęcherza moczowego czy odmiedniczkowe zapalenie nerek.
Dodatkowo, wady wrodzone, takie jak refluks pęcherzowo-moczowodowy, zwiększają ryzyko wystąpienia chorób układu moczowego. Osoby dotknięte tym schorzeniem mogą mieć trudności z prawidłowym opróżnianiem pęcherza, co sprzyja rozwojowi bakterii.
Inne czynniki ryzyka obejmują:
- zatrzymanie moczu,
- zmiany w florze bakteryjnej organizmu,
- zaburzenia hormonalne,
- nadmierne stosowanie antybiotyków,
- cukrzycę,
- kamicę nerkową,
- cewnikowanie pęcherza.
Osoby z cukrzycą są bardziej narażone na infekcje ze względu na osłabiony układ odpornościowy i ograniczoną zdolność organizmu do zwalczania patogenów. Warto również zwrócić uwagę na czynniki sprzyjające infekcjom u dzieci, takie jak nawracające zakażenia w dzieciństwie oraz intensywna kolonizacja bakteryjna. Regularne kontrole zdrowotne oraz dbanie o odpowiednią higienę intymną mogą znacznie pomóc w zmniejszeniu ryzyka rozwoju chorób układu moczowego.
Zakażenia bakteryjne
Zakażenia bakteryjne stanowią jedną z najczęstszych przyczyn dolegliwości związanych z układem moczowym, w tym zapalenia pęcherza oraz odmiedniczkowego zapalenia nerek. Największą liczbę przypadków wywołuje bakteria Escherichia coli, która odpowiada za 80-90% tych infekcji. Warto zaznaczyć, że te problemy zdrowotne są znacznie bardziej powszechne wśród kobiet niż mężczyzn. Przyczyny tego stanu rzeczy tkwią w różnicach anatomicznych – kobiety dysponują krótszą cewką moczową, a odbytnica znajduje się blisko ujścia cewki.
Osoby zarażone często skarżą się na:
- ból lub pieczenie podczas oddawania moczu,
- częste potrzeby wizyt w toalecie,
- dyskomforty w dolnej części brzucha.
W cięższych przypadkach można zaobserwować:
- gorączkę,
- dreszcze,
- ogólne osłabienie organizmu.
Aby postawić diagnozę, niezbędne są badania laboratoryjne, takie jak analiza moczu, co pozwala na identyfikację obecności bakterii oraz ewentualnych leukocytów. Dodatkowo przeprowadza się posiew moczu, który umożliwia określenie konkretnego szczepu bakterii oraz jego reakcji na antybiotyki.
Leczenie zakażeń bakteryjnych układu moczowego zazwyczaj skupia się na stosowaniu antybiotyków dobranych zgodnie z wynikami posiewu. Równie istotna jest profilaktyka – warto zwracać uwagę na higienę intymną i odpowiednie nawodnienie organizmu.
Wady wrodzone i inne schorzenia
Wady wrodzone układu moczowego to różnorodne nieprawidłowości, które mogą prowadzić do poważnych problemów zdrowotnych. Przykłady takich schorzeń to:
- zdwojenie układu zbiorczego nerki,
- jednostronne niewykształcenie nerek,
- obecność nerki nadliczbowej.
Te anomalie zwiększają ryzyko wystąpienia zakażeń układu moczowego oraz mogą przyczyniać się do kamicy nerkowej.
Dodatkowo, inne problemy zdrowotne, takie jak przerost gruczołu krokowego u mężczyzn, również wpływają na funkcjonowanie układu moczowego. Zwiększone ciśnienie na drogi moczowe często utrudnia oddawanie moczu i sprzyja rozwojowi infekcji.
Zrozumienie tych wad i schorzeń jest niezwykle ważne dla skutecznej profilaktyki oraz leczenia chorób układu moczowego. Regularne badania oraz odpowiednia diagnostyka pozwalają na szybką interwencję, co znacznie poprawia komfort życia pacjentów.
Jak wygląda diagnostyka chorób układu moczowego?
Diagnostyka schorzeń układu moczowego składa się z wielu różnorodnych badań, które pomagają w identyfikacji problemów zdrowotnych w tej dziedzinie. Kluczowym elementem tego procesu są analizy laboratoryjne, takie jak:
- badanie moczu,
- posiew moczu.
Te testy pozwalają na wykrycie infekcji i ocenę funkcjonowania nerek.
Ultrasonografia nerek to nieinwazyjna metoda obrazowania, która umożliwia dokładną analizę struktury oraz pracy nerek i dróg moczowych. Z kolei urografia, która wykorzystuje promieniowanie rentgenowskie z kontrastem, daje możliwość szczegółowej wizualizacji układu moczowego.
Cystoskopia jest bardziej inwazyjną procedurą; polega na wprowadzeniu cystoskopu do pęcherza moczowego przez cewkę. Dzięki temu lekarze mogą bezpośrednio ocenić błonę śluzową pęcherza, co pozwala na wykrycie potencjalnych zmian patologicznych.
Wszystkie te techniki diagnostyczne odgrywają kluczową rolę w skutecznym rozpoznawaniu chorób układu moczowego oraz planowaniu dalszego leczenia pacjentów.
Badania laboratoryjne
Badania laboratoryjne odgrywają kluczową rolę w diagnostyce chorób układu moczowego. Analiza moczu stanowi jedno z podstawowych badań, które umożliwia wykrycie obecności:
- bakterii,
- krwi,
- białka.
Te składniki mogą wskazywać na różnorodne schorzenia. W trakcie badania zwraca się również uwagę na:
- pH,
- gęstość,
- substancje chemiczne, takie jak glukoza i ketony.
Innym istotnym badaniem jest profil nerkowy, który polega na analizie krwi. Dzięki niemu można ocenić funkcjonowanie nerek poprzez pomiar poziomu kreatyniny oraz mocznika we krwi. Wyniki tych testów są kluczowe dla postawienia trafnej diagnozy i wdrożenia odpowiedniego leczenia.
W diagnostyce chorób układu moczowego warto także uwzględnić inne badania laboratoryjne, które mogą być rekomendowane w specyficznych sytuacjach. Na przykład posiew moczu jest pomocny w identyfikacji drobnoustrojów odpowiedzialnych za zakażenie. Regularne przeprowadzanie tego typu badań przyczynia się do szybszego rozpoznawania problemów zdrowotnych związanych z układem moczowym oraz skuteczniejszego leczenia pacjentów.
USG nerek i urografia
USG nerek to nieinwazyjna technika, która skutecznie ocenia stan tych organów. To badanie odgrywa istotną rolę w identyfikacji zmian, takich jak kamienie nerkowe czy nowotwory. Wykorzystując fale dźwiękowe, USG tworzy szczegółowe obrazy narządów wewnętrznych, co pozwala lekarzowi na dokładną analizę ich wielkości, kształtu oraz struktury.
Urografia to badanie radiologiczne, które koncentruje się na drogach moczowych i ich funkcjonowaniu. Podczas tego procesu pacjent otrzymuje kontrast, co umożliwia uzyskanie wyraźnych zdjęć rentgenowskich układu moczowego. Urografia jest niezwykle pomocna w diagnozowaniu schorzeń, takich jak kamica nerkowa oraz różnorodne nieprawidłowości anatomiczne.
Obydwie te metody diagnostyczne – USG nerek oraz urografia – są kluczowe dla odkrywania problemów związanych z układem moczowym. Dzięki nim można szybko ustalić źródło problemu zdrowotnego i podjąć odpowiednie kroki w leczeniu. Gdy zachodzi podejrzenie o choroby układu moczowego, warto rozważyć wykonanie tych badań jako pierwszych etapów diagnostycznych.
Cystoskopia
Cystoskopia to niezwykle istotne badanie, które umożliwia dokładne zbadanie pęcherza moczowego. Jest to procedura inwazyjna, polegająca na wprowadzeniu cystoskopu – cienkiego i elastycznego narzędzia wyposażonego w kamerę – przez cewkę moczową do wnętrza pęcherza. Dzięki temu lekarz ma możliwość oceny stanu błony śluzowej oraz wykrywania wszelkich nieprawidłowości.
Badanie to jest szczególnie ważne w kontekście diagnostyki nowotworów pęcherza moczowego. Cystoskopia pozwala na identyfikację guzów, polipów oraz innych zmian, które mogą wymagać dalszego leczenia. Co więcej, podczas tego badania można pobrać próbki tkankowe (biopsję) do bardziej szczegółowej analizy histopatologicznej.
Wskazania do przeprowadzenia cystoskopii obejmują między innymi:
- przewlekłe zapalenie pęcherza moczowego,
- krwiomocz,
- problemy z nietrzymaniem moczu.
Gdy pojawiają się te symptomy, lekarze często zalecają wykonanie tego badania jako element szerszej diagnostyki chorób układu moczowego.
Pacjenci zazwyczaj dobrze znoszą cystoskopię, chociaż może ona wiązać się z pewnym dyskomfortem czy bólem podczas zabiegu. Po jego zakończeniu wiele osób odczuwa lekkie pieczenie przy oddawaniu moczu lub może potrzebować częściej korzystać z toalety przez kilka kolejnych dni.
Z uwagi na rosnącą liczbę przypadków nowotworów układu moczowego, cystoskopia staje się kluczowym narzędziem wczesnej diagnostyki oraz monitorowania zdrowia pacjentów.
Jakie są metody leczenia chorób układu moczowego?
Leczenie schorzeń układu moczowego jest zróżnicowane i dostosowane do konkretnej przyczyny problemu. W przypadku zakażeń najczęściej zaleca się:
- stosowanie antybiotyków, które skutecznie zwalczają infekcje bakteryjne,
- wzmożone spożycie płynów, co może pomóc w wypłukaniu bakterii z dróg moczowych.
Gdy mówimy o kamicy nerkowej, terapia może obejmować zarówno leki, jak i zabiegi chirurgiczne. Leki przeciwbólowe oraz rozkurczowe często przynoszą ulgę w bólu towarzyszącym tej dolegliwości. W niektórych przypadkach niezbędne może być:
- usunięcie kamieni za pomocą operacji,
- ich rozbicie przy użyciu nowoczesnych technologii, takich jak litotrypsja.
W sytuacji nowotworów układu moczowego wymagane są bardziej zaawansowane strategie leczenia. Chemioterapia, immunoterapia oraz radioterapia odgrywają kluczową rolę w terapii onkologicznej. Ich celem jest:
- eliminacja komórek nowotworowych,
- poprawa komfortu życia pacjentów poprzez łagodzenie objawów,
- ograniczenie ryzyka nawrotu choroby.
Każda metoda terapeutyczna dostosowywana jest do indywidualnych potrzeb pacjenta oraz specyfiki danej choroby. Może to obejmować różnorodne formy farmakoterapii oraz interwencje chirurgiczne czy terapeutyczne w zależności od sytuacji klinicznej.
Leczenie zakażeń układu moczowego
Leczenie zakażeń układu moczowego skupia się przede wszystkim na stosowaniu antybiotyków, które skutecznie zwalczają bakterie wywołujące te infekcje. W przypadku prostych zakażeń pęcherza moczowego, terapia zazwyczaj trwa od 3 do 7 dni. Najczęściej przepisuje się trimetoprym w połączeniu z sulfometoksazolem, szczególnie gdy oporność E. coli nie przekracza 20%.
W przypadku nawracających infekcji niezwykle ważne jest:
- wprowadzenie długotrwałej profilaktyki,
- regularne monitorowanie zdrowia pacjenta,
- zwiększone spożycie płynów, co może pomóc w usuwaniu bakterii z układu moczowego.
Jeśli mówimy o poważniejszych infekcjach, takich jak zapalenie nerek, często konieczna jest hospitalizacja i podawanie antybiotyków dożylnie. Kluczowe znaczenie ma wczesna diagnoza oraz szybkie wdrożenie odpowiedniego leczenia, aby uniknąć ewentualnych powikłań związanych z zakażeniami układu moczowego.
Farmakoterapia: antybiotyki i inne leki
Farmakoterapia w kontekście chorób układu moczowego odgrywa kluczową rolę. Odpowiednie leki skutecznie zwalczają infekcje oraz łagodzą dolegliwości związane z tymi schorzeniami. W leczeniu najczęściej wykorzystuje się antybiotyki, które radzą sobie z zakażeniami wywołanymi przez różnorodne bakterie. Wybór konkretnego preparatu zależy od rodzaju patogenu oraz stopnia zaawansowania infekcji. Do najczęściej stosowanych należą:
- trimetoprim-sulfametoksazol,
- nitrofurantoina,
- ciprofloksacyna.
W przypadku nietrzymania moczu pomocne okazują się leki antycholinergiczne, które mają na celu ograniczenie nadmiernej aktywności pęcherza. Działają one poprzez blokowanie działania acetylocholiny, co prowadzi do relaksacji mięśni pęcherza i ułatwia kontrolowanie mikcji. Przykłady takich substancji to:
- oksybutynina,
- tolterodyna.
Dla kobiet borykających się z problemem nietrzymania moczu terapia estrogenowa może przynieść zauważalne korzyści. Estrogen wspiera regenerację tkanki urogenitalnej, co może pozytywnie wpłynąć na funkcję pęcherza oraz złagodzić objawy.
Nie można zapominać o znaczeniu właściwego doboru leków przez specjalistów; zapewnia to efektywność terapii oraz minimalizuje ryzyko działań niepożądanych. Regularne monitorowanie stanu pacjentów oraz dostosowywanie dawek są niezbędne dla osiągnięcia optymalnych rezultatów terapeutycznych w leczeniu schorzeń układu moczowego.
Terapie wspomagające: chemioterapia, immunoterapia, radioterapia
Terapie wspomagające, takie jak chemioterapia, immunoterapia i radioterapia, odgrywają istotną rolę w walce z nowotworami układu moczowego.
Chemioterapia polega na stosowaniu leków cytostatycznych, które mają za zadanie niszczyć komórki rakowe. Ta metoda jest szczególnie skuteczna wobec szybko dzielących się komórek, co występuje w wielu przypadkach nowotworów. W kontekście nowotworów układu moczowego chemioterapia może być stosowana nie tylko przed operacją (nazywaną leczeniem neoadiuwantowym), ale również po niej jako terapia adjuwantowa. Takie podejście ma na celu ograniczenie ryzyka nawrotu choroby.
Immunoterapia to kolejna istotna opcja terapeutyczna. Wykorzystuje naturalne mechanizmy obronne organizmu do walki z rakiem. Terapie te mogą obejmować leki, które stymulują układ odpornościowy pacjenta lub modyfikują jego komórki odpornościowe, aby skuteczniej atakowały nowotwory.
Radioterapia jest techniką wykorzystującą promieniowanie do lokalnego eliminowania komórek rakowych. Może stanowić główny sposób leczenia lub być stosowana jako dodatek do innych metod terapeutycznych. Dzięki precyzyjnemu skierowaniu energii na guz można zminimalizować wpływ na zdrowe tkanki.
Wszystkie te terapie często są łączone w celu uzyskania optymalnych wyników leczenia oraz zwiększenia szans pacjentów na powrót do zdrowia.
Jakie są metody profilaktyki chorób układu moczowego?
Profilaktyka chorób układu moczowego jest niezwykle istotna dla naszego zdrowia. Istnieje kilka podstawowych sposobów, które pomagają w unikaniu tych dolegliwości:
- Higiena intymna ma tu fundamentalne znaczenie. Regularne mycie okolic intymnych oraz stosowanie odpowiednich kosmetyków przyczyniają się do usuwania bakterii, które mogą powodować infekcje,
- należy również unikać drażniących substancji chemicznych i nosić przewiewną bieliznę, co sprzyja komfortowi,
- Nawadnianie organizmu to kolejny kluczowy aspekt profilaktyki. Zaleca się picie około dwóch litrów płynów dziennie, co wspiera regularne oddawanie moczu i pomaga wypłukiwać ewentualne patogeny z układu moczowego,
- dobrze jest także wzbogacić swoją dietę o produkty korzystne dla tego systemu, takie jak żurawina, znana ze swoich właściwości ochronnych,
- Ruch fizyczny ma pozytywny wpływ nie tylko na ogólną kondycję zdrowotną, ale także na funkcjonowanie układu moczowego. Regularne ćwiczenia poprawiają krążenie krwi oraz wspierają procesy metaboliczne, co przekłada się na lepszą pracę narządów wewnętrznych.
Właściwe praktyki higieniczne, odpowiednie nawodnienie oraz aktywność fizyczna stanowią kluczowe elementy w zapobieganiu chorobom układu moczowego. Dbając o te aspekty swojego życia, możemy znacząco wpłynąć na nasze ogólne samopoczucie i zdrowie.
Higiena intymna
Higiena intymna odgrywa kluczową rolę w zapobieganiu infekcjom układu moczowego. Systematyczne mycie okolic intymnych oraz stosowanie odpowiednich środków czyszczących mogą znacznie obniżyć ryzyko wystąpienia zakażeń. Kobiety są szczególnie narażone na te problemy, dlatego troska o higienę jest niezwykle istotna.
Warto unikać produktów, które zawierają drażniące składniki, takie jak alkohol czy sztuczne barwniki. Zamiast tego lepiej sięgać po delikatne płyny i żele wzbogacone naturalnymi ekstraktami. Dzięki nim łatwiej utrzymać właściwe pH oraz zminimalizować ryzyko podrażnień.
Pamiętajmy także o:
- noszeniu przewiewnej bielizny wykonanej z naturalnych materiałów,
- regularnej zmianie podpasek i tamponów podczas menstruacji.
Odpowiednia higiena nie tylko poprawia komfort codzienny, ale także wpływa na ogólne zdrowie intymne oraz pomaga chronić przed chorobami układu moczowego.
Nawadnianie i zdrowa dieta
Nawadnianie oraz zbilansowana dieta odgrywają kluczową rolę w ochronie przed chorobami układu moczowego. Picie odpowiedniej ilości wody, co najmniej 1,5 litra dziennie, jest istotne dla eliminacji toksyn z organizmu i prawidłowej pracy nerek. Dzięki takim nawykom zwiększa się wydalanie moczu, co może pomóc w zapobieganiu powstawaniu kamieni nerkowych.
Również zdrowe odżywianie, bogate w błonnik i ubogie w sól, ma ogromny wpływ na nasze samopoczucie. Błonnik wspiera procesy trawienne i zmniejsza ryzyko wystąpienia zaparć – to szczególnie ważne dla osób mających problemy z układem moczowym. Ograniczenie soli nie tylko sprzyja regulacji ciśnienia krwi, ale także odciąża nerki.
Nie można zapominać o owocach i warzywach, które dostarczają cennych składników odżywczych oraz są źródłem wody wspierającej zdrowie nerek. Regularne nawodnienie oraz świadome wybory żywieniowe stanowią skuteczne metody profilaktyki chorób układu moczowego oraz przyczyniają się do ogólnego dobrostanu organizmu.
Aktywność fizyczna
Aktywność fizyczna odgrywa niezwykle ważną rolę w zapobieganiu schorzeniom układu moczowego. Regularne ćwiczenia nie tylko pomagają utrzymać odpowiednią wagę ciała, ale także znacząco obniżają ryzyko wystąpienia różnych dolegliwości w tej sferze. Otyłość jest bowiem jednym z głównych czynników ryzyka dla wielu problemów zdrowotnych, w tym zakażeń dróg moczowych.
Dodatkowo, ruch wpływa pozytywnie na krążenie oraz ogólną kondycję organizmu. Lepsze dotlenienie tkanek i narządów wspiera ich prawidłowe funkcjonowanie, co korzystnie oddziałuje na zdrowie układu moczowego. Regularne ćwiczenia również pomagają w redukcji stresu, który ma negatywne konsekwencje zarówno dla zdrowia psychicznego, jak i fizycznego.
Warto sięgnąć po różnorodne formy aktywności:
- spacery,
- jogging,
- pływanie.
Zaleca się dążenie do przynajmniej 150 minut umiarkowanego wysiłku tygodniowo. Taki styl życia nie tylko sprzyja zdrowiu układu moczowego, ale także przyczynia się do ogólnej poprawy jakości życia.


